Ziekte van Kawasaki bij kinderen
Ziekten waarbij ontstekingsveranderingen in de bloedvaten optreden en zich ontwikkelen hemorrhagische vasculitisbest veel. Ze hebben een nogal ernstige loop en worden tamelijk laat gediagnosticeerd.
redenen
Voor het eerst werd dit syndroom in de jaren 60 van de XX eeuw in Japan gevestigd. De naam van de ziekte werd gegeven door de Japanse arts Kawasaki. Hij observeerde en behandelde kinderen die al lange tijd dezelfde symptomen hadden. Op dit moment is de naam van deze ziekte nog niet vastgesteld.
Na het verstrekken van de resultaten van zijn onderzoek op een wetenschappelijke medische conferentie, kreeg de ziekte een eigen naam: de ziekte van Kawasaki.
Volgens statistieken treft deze ziekte jongens meer. Ze zijn meestal 1,5 tot 2 keer vaker ziek dan meisjes.
Er worden ook bevolkingsverschillen genoteerd. De inwoners van Aziatische landen, de incidentie van vele malen hoger dan in Europa. Wetenschappers hebben hiervoor nog geen wetenschappelijke rechtvaardiging gevonden.
De piekincidentie komt voor in de vroege kinderjaren. Meestal wordt de ziekte van Kawasaki vaker geregistreerd bij kinderen jonger dan 6-7 jaar oud.
Er zijn ook individuele gevallen van de ziekte en op oudere leeftijd. In Japan en Amerika is er bewijs van de detectie van deze ziekte in 25-30 jaar. In sommige gevallen wordt de ziekte ook gevonden bij baby's en pasgeborenen.
Het was niet mogelijk om een enkele oorzaak van de ziekte vast te stellen. Op dit moment zijn er tal van wereldwijde onderzoeken om de oorzaak van de ziekte bij baby's vast te stellen.
De meeste wetenschappers zijn het erover eens dat de oorzaak van de ziekte verschillende virussen zijn. De meest waarschijnlijke zijn: herpesvirussen, retro- en parvovirussen, adeno-en cytomegalovirus en andere redenen.
Een aantal studies benadrukken dat verschillende bacteriële infecties kunnen leiden tot de ontwikkeling van de ziekte van Kawasaki. Wetenschappers hebben ontdekt dat na streptokokken, stafylokokken en meningokokkeninfecties, baby's meerdere malen vaker ziek worden met deze ziekte.
In sommige landen zijn er gevallen van de ziekte van Kawasaki na gebeten door verschillende teken.
Borrelia of rickettsia, die het bloed binnenkomen tijdens door teken overgedragen infecties, dragen bij aan de ontwikkeling van ontstekingsprocessen in de bloedvaten. Deze parasieten kunnen de ontwikkeling van auto-immuunreacties bij baby's veroorzaken, wat leidt tot de ontwikkeling van hemorragische vasculitis.
Want deze ziekte wordt gekenmerkt door seizoensgebondenheid. Het grootste aantal gevallen van exacerbaties van de ziekte worden geregistreerd in maart-april, evenals aan het einde van het jaar - december. Dergelijke seizoensgebondenheid heeft experts ertoe aangezet te geloven dat de ziekte besmettelijk is.
Hoe ontwikkelt het zich?
Voor de ontwikkeling van de ziekte wordt gekenmerkt door de vorming van een groot aantal T-lymfocyten. Normaal gesproken helpen deze immuuncellen verschillende ziekteverwekkers uit het lichaam te verwijderen.
Wanneer microben binnenkomen, wordt een sterke immuun cascade van reacties gelanceerd. Tijdens dit proces wordt een groot aantal verschillende cytokinen geproduceerd. Deze stoffen hebben een inflammatoir effect.
Eenmaal in de binnenwanden van de bloedvaten veroorzaken pro-inflammatoire cytokines ernstige ontstekingen. Naarmate het ontstekingsproces zich ontwikkelt, worden alle lagen van slagaders en aders in lagen beschadigd.
Als gevolg van dergelijke schade aan de wanden van bloedvaten begint te exfoliëren en dun. Uiteindelijk leidt dit tot het verschijnen van pathologische verlengingen - aneurysma's.
Het gevaar van deze tumoren is dat ze erg kwetsbaar zijn en gemakkelijk kunnen barsten.Elke bloeddrukdaling kan een aneurysma scheuren en leiden tot inwendige bloedingen.
Coronaire vaten zijn het meest vatbaar voor deze ziekte. Ze zijn gemaakt door de natuur om bloed aan de hartspier aan te bieden. In geval van schade aan de coronaire bloedvaten, kan de dood van het hartweefsel optreden - necrose, leidend tot een hartaanval.
Na enige tijd beginnen fibroblasten de wanden van de ontstoken bloedvaten te penetreren. Deze cellen kunnen de vorming van bindweefsel in het lichaam veroorzaken.
Met een overmatige hoeveelheid dragen ze bij aan de vorming van te dichte vaten die niet volledig kunnen worden verkleind en uitgebreid.
symptomen
De ziekte van Kawasaki wordt gekenmerkt door verschillende specifieke symptomen. De diagnose van de ziekte is voornamelijk gebaseerd op de detectie van deze klinische symptomen.
Het uiterlijk van slechts één symptoom is niet diagnostisch significant. Voor het vaststellen van de diagnose moeten ten minste 4 tekens worden opgespoord.
De meest specifieke symptomen zijn:
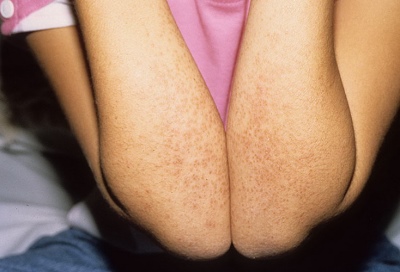
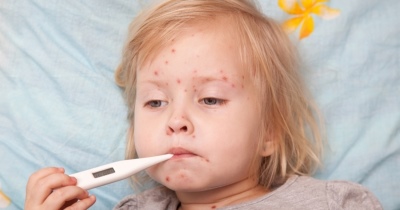
- Het uiterlijk van losse elementen op het lichaam. Vrijwel het hele lichaam, inclusief de ledematen en zelfs de liesstreek, is bedekt met uitslag. Het herinnert uiterlijk miezerig. Elementen kunnen zo talrijk zijn dat de huid een uniforme rode, "gloeiende" kleur wordt. In sommige gevallen verschijnt de uitslag alleen op de benen.
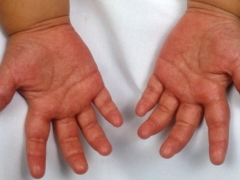
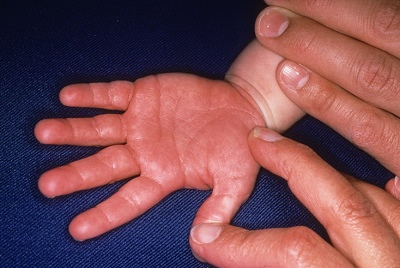
- Roodheid van de handpalmen en voeten. Ze worden helder karmozijnrood. Naarmate de ziekte vordert, begint de huid af te pellen en te verwerpen. Op de spijkers zie je de talrijke groeven en groeven.
- Veranderingen in de oropharynx en farynx. De mondholte wordt felrood of zelfs karmozijnrood. De tong kan puistjes en verschillende ontstekingen vormen. Lippen barsten. Korstjes verschijnen op de rode rand van de mond en slijmvliezen.
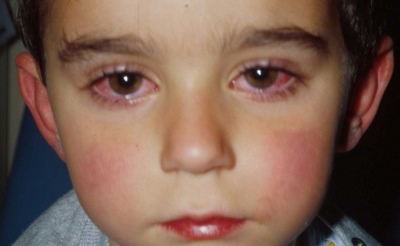
- Conjunctivitis ontwikkeling. Sclera wordt geïnjecteerd. Verhoogde tranen en fotofobie. De ogen worden sterk rood. In sommige gevallen is er zwelling van de oogleden. Vaak proberen baby's in slecht verlichte kamers te blijven, omdat dit hun een duidelijke verbetering van hun welzijn geeft.
- Vergrote cervicale lymfeklieren. Ze worden verdicht, aan de huid gesoldeerd. Meestal nemen de lymfeklieren toe van 1,5 tot 2 cm, in ernstige gevallen zelfs vanaf de zijkant.
Het hele verloop van de ziekte vindt in zijn ontwikkeling verschillende opeenvolgende fasen plaats:
- Acute koorts. Meestal ontwikkelt zich in de eerste 7-10 dagen na het begin van de ziekte. Vergezeld van het uiterlijk van hoge koorts - meer dan 39-40 graden. Het is moeilijk om te verminderen, ondanks het gebruik van antipyretica. Conjunctivitis verschijnt aan het einde van deze periode, evenals specifieke veranderingen in de mondholte en op de huid.
- Subacute periode. Gaat ongeveer 6 weken mee. Het wordt gekenmerkt door normalisering van de lichaamstemperatuur en het uiterlijk van de eerste aneurysmata in de bloedvaten. Vergezeld door aanhoudende huidmanifestaties. Als tijdens deze periode de lichaamstemperatuur weer sterk stijgt, kan dit een zeer onaangename voorbode zijn van een nieuwe terugval van de ziekte.
- De herstelperiode. Geleidelijk voorbij alle ongunstige symptomen. De laatste zichtbare wijzigingen zijn alleen de dwarse strepen op de nagels. Het opkomende aneurysma van de bloedvaten passeert geleidelijk. Dit gebeurt alleen met tijdige voorgeschreven interferontherapie.
- Als de ziekte vrij laat werd ontdekt, wat leidde tot de ontwikkeling van complicaties bij het kind, dan gaat het over de overgang van de ziekte naar de chronische vorm. Het gaat gepaard met de ontwikkeling van nadelige effecten op de lange termijn. Zulke kinderen moeten voortdurend gecontroleerd worden door een specialist in infectieziekten en een cardioloog.
diagnostiek
Omdat levensbedreigende complicaties kunnen optreden bij de ziekte van Kawasaki, concludeerden de artsen dat de diagnose de eenvoudigste en snelste was.
De uitweg uit de situatie was de Amerikaanse classificatie, die het mogelijk maakt de ziekte in een vroeg stadium te vermoeden. Hiervoor zijn geen speciale tests en analyses nodig.
De aanwezigheid van vier van de vijf klinische symptomen van de ziekte tegen een achtergrond van koorts, die gedurende 5 dagen wordt waargenomen, dient als basis voor het vaststellen van de vermoedelijke diagnose van deze ziekte. Met deze snelle methode kunt u de diagnose stellen binnen de eerste dagen sinds het begin van de ziekte en het optreden van koorts.
Laboratorium- en instrumentele diagnosemethoden zijn in dit geval aanvullend. Kortom, ze zijn nodig om gevaarlijke complicaties in de tijd te detecteren.
Om de diagnose van de ziekte van Kawasaki te bevestigen en complicaties te identificeren, schrijven artsen voor:
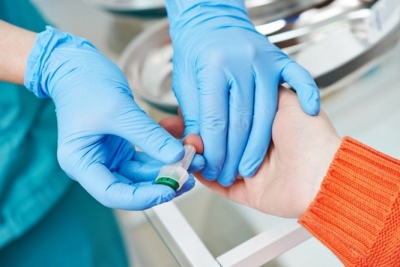
- Algemene bloedtest. Een meervoudige toename in ESR geeft de aanwezigheid van auto-immune ontsteking aan. Veranderingen in de leukocytenformule kunnen wijzen op de aanwezigheid van een virale of bacteriële infectie in het lichaam.
- Biochemisch onderzoek. Overmaat C-reactief proteïne geeft de ontwikkeling van systemische immuunontsteking aan. In de gehele acute periode van de ziekte overschrijdt deze indicator de norm aanzienlijk. Verhoogt ook het niveau van alfa1 - antitrypsine.
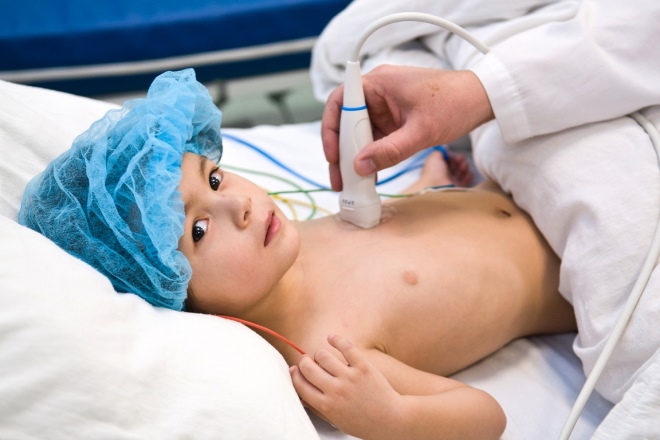
- Echocardiografie van het hart. Het wordt meerdere keren uitgevoerd: op het moment van de eerste diagnose, 14 dagen na het begin van de ziekte en na twee maanden. Met deze reeks kunnen artsen het begin van de ontwikkeling van complicaties van de ziekte niet missen.
- ECG. Onthult verborgen hartritmestoornissen. Bij de ziekte van Kawasaki kunnen zich verschillende aritmieën of tachycardieën ontwikkelen. Het is heel eenvoudig om deze veranderingen te detecteren met behulp van een ECG. Voor kinderen die deze ziekte hebben gehad, wordt het hart regelmatig onderzocht.
- Radiografie van de borst. Geeft een beschrijving van de anatomische structuur van het hart en grote bloedvaten. Hiermee kunt u aneurysma's identificeren die zijn ontstaan in grote bloedvaten. Deze methode wordt ook gebruikt om de verborgen en langetermijneffecten van de ziekte te detecteren.
Mogelijke complicaties
De ziekte wordt meestal gekenmerkt door een zeer goede prognose. De meeste zieke kinderen herstellen volledig.
Bijwerkingen van de ziekte komen alleen voor bij te zwakke kinderen of kinderen met ernstige immunodeficiënties.
De meest nadelige gevolgen van de ziekte zijn de ontwikkeling van grote bloedvataneurysma's, myocardiaal infarct, het ontstaan van verschillende hartritmestoornissen.
Meestal worden deze bijwerkingen enkele jaren na de ziekte geregistreerd. Om deze te elimineren, is raadpleging van een cardioloog en de benoeming van een complexe behandeling, die in sommige gevallen levenslang blijkt te zijn, vereist.
behandeling
Om auto-immune ontsteking te elimineren, wordt intraveneus immunoglobuline toegediend. Dit medicijn vermindert de vorming van bloedvataneurysma's. Bij intensieve verzorging wordt de lichaamstemperatuur weer normaal. Ook ontstoken lymfeklieren zijn in omvang verminderd.
Zonder het gebruik van immunoglobulinetherapie blijkt het vaak niet effectief te zijn.
Het gebruik van acetylsalicylzuur is ook een belangrijke stap in de behandeling van de ziekte. Aspirine helpt bij het elimineren van de verhoogde neiging tot bloedstolsels die optreden tijdens ziekte.
Het gebruik van dit medicijn helpt verschillende keren het risico op een hartinfarct te verminderen. De werkzaamheid van het gebruik van acetylsalicylzuur is ook gevonden in de eliminatie van kleine aneurysma's die het gevolg zijn van de ziekte van Kawasaki.
Sommige wetenschappelijke studies hebben de mogelijkheid van het gebruik van hormonale glucocorticosteroïden bevestigd. Wetenschappers zeggen dat deze fondsen zullen helpen de manifestaties van systemische ontsteking te verminderen en de bloedtoevoer naar de hartspier te verbeteren.
vooruitzicht
Meer dan 90% van de patiënten met de ziekte van Kawasaki herstellen.Felt en stopt de pijn na enkele maandenury.
Slechts 1% van de patiënten heeft gevaarlijke complicaties die onverenigbaar zijn met het leven. In de regel gaan ze gepaard met de sterkste necrose van de hartspier en de ontwikkeling van een hartaanval.
In sommige gevallen, de breuk van het aneurysma van een groot schip. Verzuim om tijdig medische noodhulp te bieden kan ook dodelijk zijn.
De meest ongunstige periode in de ontwikkeling van de ziekte, artsen beschouwen de eerste 2-3 weken vanaf het begin van hoge temperatuur. Het is tijdens deze periode dat het kind de meest grondige medische supervisie en monitoring nodig heeft.
Hieronder kun je een filmpje over het Kawasaki-syndroom bij kinderen bekijken.