Affectieve respiratoire aanvallen bij kinderen
Het is moeilijk om de kalmte van de ouders te behouden wanneer een huilend kind op de grond begint te vallen en worstelt met stuiptrekkingen, vergeet te ademen. Dit fenomeen wordt een affectieve-respiratoire aanval genoemd, en de taak van ouders is om te weten hoe te reageren in dergelijke situaties en wat te doen.
Wat is het?
In de geneeskunde hebben affectieve-respiratoire aanvallen (ARP) verschillende namen: ze worden periodes van ademhalingsmoeilijkheden genoemd, evenals affectief-respiratoir syndroom. In feite is het periodieke apneu, die gepaard kan gaan met verlies van bewustzijn en krampachtige manifestaties.
De naam bestaat uit twee delen, die elk een goed beeld hebben van wat er gebeurt. "Affectief" is een ongecontroleerde emotie, en "luchtwegen" zijn luchtwegen. Op de achtergrond van een sterke emotie is de ademhaling verstoord, het kind "vergeet" hoe in en uit te ademen tijdens krachtig huilen, wrok, pijn, angst.
Volgens de Wereldgezondheidsorganisatie komen dergelijke aanvallen af en toe voor bij tenminste 5% van de wereldbevolking, zowel bij volwassenen als bij kinderen, maar bij kinderen komen ARP's veel vaker voor.
Studies hebben dat echter aangetoond kinderen van zes maanden tot anderhalf jaar zijn meer vatbaar voor dergelijke aanvallen, en nadat het kind de leeftijd van vijf jaar heeft bereikt, komen dergelijke aanvallen praktisch niet voor. Bij zuigelingen tot zes maanden en bij pasgeborenen zijn dergelijke aanvallen mogelijk, maar dit wordt als een zeldzame gebeurtenis beschouwd.
Zowel jongens als meisjes zijn gevoelig voor ARP met dezelfde frequentie, maar dokters hebben gemerkt dat affectieve luchtwegaanvallen bij jonge jongens meestal eerder stoppen dan bij meisjes: in 3 jaar bij jongens en 4-5 jaar bij meisjes.
oorzaken van
Alle kinderen zijn emotioneler dan volwassenen. Dit is een feit. Natuurlijk is de kracht van emoties bij kinderen altijd duidelijker, en woede en frustratie, en wrok en sterke angst manifesteren zich sterker. Echter, niet alle baby's lijden om deze reden aan affectieve-respiratoire aanvallen met convulsies en ademhalingsmoeilijkheden. Artsen en wetenschappers probeerden gedurende lange tijd de redenen te vinden die een aanval teweegbrachten tijdens het ervaren van sterke emoties, en kwamen tot de conclusie dat iets uit deze lijst een trigger zou kunnen zijn.
- Kenmerken van het zenuwstelsel - onevenwichtige, zeer beïnvloedbare, gevoelige, emotioneel onstabiele kinderen raken gemakkelijker in een staat van affectie.
- erfelijkheid - een kwart van de jonge patiënten met ARP identificeerde familieleden die leed of dezelfde aanvallen leden. Tegelijkertijd erven kinderen hoogstwaarschijnlijk niet de neiging tot ademhalingsaanvallen, maar het type hogere zenuwactiviteit zoals aangegeven in de vorige paragraaf en kenmerken van het zenuwstelsel.
- Educatieve fouten - aanvallen worden aanvankelijk gevormd als een reactie van het kind op de onjuiste houding van de ouders ten opzichte van zijn gedrag en emoties, geleidelijk worden paroxysmen de norm voor gedrag voor een bepaalde baby. Gewoonlijk wordt ARP waargenomen bij kinderen die te veel mogen, die door hun ouders worden opgevoed tot de familie "troon" als het belangrijkste lid van het gezin.
- Endogene en exogene factoren - hier verwijzen wetenschappers naar fysieke pijn, vermoeidheid, geaccumuleerde emotionele stress, spanning, honger.
In de meeste gevallen is het niet mogelijk om de exacte oorzaak van affectieve-respiratoire aanvallen bij een kind vast te stellen, omdat het kan worden gemengd (met de invloed van verschillende mogelijke oorzaken tegelijkertijd).
Soorten paroxysmen
Voor het gemak van classificatie, is het gebruikelijk om alle affectieve-respiratoire aanvallen op te delen in twee typen: "blauwe aanvallen" en "bleke aanvallen" (afhankelijk van de huidskleur ten tijde van paroxysme). Maar in de geneeskunde is er een meer gedetailleerde classificatie, die maar liefst vier soorten medicijnen beschrijft.
- eenvoudig - De aanval gaat gepaard met een adempauze aan het einde van de expiratie. De bloedsomloop verandert niet, de ademhaling wordt onafhankelijk hersteld.
- blauw - meestal geassocieerd met emoties als boosheid, woede, pijn. Tijdens huilen of driftbuien, maakt het kind een snelle en sterke uitademing, verzwakken de spieren, kan verlies van bewustzijn optreden, cyanose ontstaat - blauwe huid. Na het herwinnen van bewustzijn wil het kind slapen en kan het een paar uur slapen. Electroencephalogram is niet veranderd, alles is normaal.
- verbleken - paroxysme gaat gepaard met verlies van bewustzijn en verbleekt, maar de episode van huilen zelf heeft bijna geen plaats om te zijn, of het huilen van de baby is onbeduidend. Electroencephalogram bevindt zich ook in het normale bereik, pathologische veranderingen worden niet geregistreerd.
- gecompliceerd - verloopt volgens het "bleke" of "blauwe" scenario, maar lijkt in ernstige vorm op een epileptische aanval. Elektro-encefalogram pathologisch ten tijde van de aanval, maar buiten paroxysme blijft grotendeels normaal.
Wat is er aan de hand
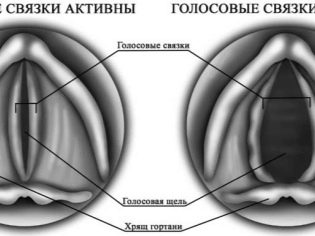
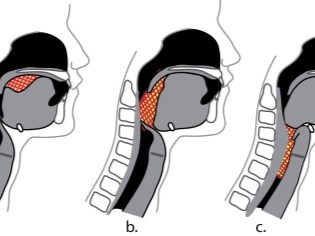
Omdat kleine kinderen nog steeds niet weten hoe ze hun eigen emoties moeten evalueren en waarnemen, weten ze niet hoe ze ermee om moeten gaan, hun manifestaties kunnen beheersen, er ontstaan zeer heldere affectieve reacties. Sterke emotie creëert een krampachtige samentrekking van spieren in de laryngeale zone.
Wat er daarna gebeurt, doet denken aan laryngospasme - de baby wordt extra bang gemaakt door het nieuwe gevoel niet in staat te zijn de gebruikelijke adem te halen door de vernauwing van de glottis, de nieuwe angst draagt bij tot een nog strakkere sluiting.
Tegelijkertijd kunnen epileptische aanvallen optreden, deze zijn onvrijwillig en worden ook geassocieerd met gespannen emotionele spanning. De aanval duurt niet langer dan een minuut, meestal van 15 tot 25 seconden, daarna beginnen de spieren te ontspannen, het kind begint normaal te ademen.
Symptomen en symptomen
Elk affectief-respiratoir paroxisme wordt noodzakelijkerwijs voorafgegaan door een sterke emotie. Gewoon, in de gebruikelijke en rustige toestand, valt het kind niet in een aanval. Elke aanval ontwikkelt zich precies volgens de volgorde van de fasenverandering, de ene aanval lijkt precies op de vorige.
Probeert de emotie het hoofd te bieden, de baby begint ongelijkmatig te ademen, huilt, en wordt dan plotseling stil, bevriest en blijft enige tijd in zo'n staat, de mond is meestal open. Ouders kunnen piepende ademhaling horen, klikken. De baby kan de ademhaling niet beheersen en zelfstandig onderbreken. Apneu tegen de wil van het kind gehoorzaamt niet.
Met een eenvoudige aanval wordt de ademhaling hersteld in ongeveer 15 seconden. De baby ziet er normaal uit, hij heeft geen andere manifestaties. Bij andere vormen van ARP kan de baby vallen, het bewustzijn verliezen, zijn huid of slijmvliezen worden bleek of blauwachtig. Tijdens een aanval is de polsslag nauwelijks voelbaar of erg zwak.
Ouders moeten zich ervan bewust zijn dat epileptische aanvallen gebaseerd op wrok, woede en frustratie vaker voorkomen bij peuters tussen 1,5 en 2 jaar oud. Bij dergelijke baby's komen epileptische aanvallen meestal voor in een "blauw" of "bleek" type, vergezeld van overmatige spanning in de spieren van het lichaam of overmatige ontspanning van het lichaam.
Het lichaam kan uitwijken (Dr. Komarovsky noemt het een "hysterische brug"), als de spieren erg gespannen zijn, of slap slap, zoals een lappenpop, als ze ontspannen zijn. Convulsies, indien aanwezig, manifesteren zich meestal in de vorm van onwillekeurige schokken, bijvoorbeeld met ledematen.
Herstel begint altijd met het normaliseren van de ademhaling. Dan krijgen de huid en slijmvliezen een normale kleur, de spieren komen op orde. Herstel van een normale aanval is snel, het kind kan onmiddellijk om eten vragen of beginnen met spelen. Hoe langer de aanval duurt, hoe langer het duurt om volledig te herstellen.. Met een gecompliceerde aanval bij de uitgang blijft het kind rustig huilen, een tijdje zeuren en daarmee valt hij meestal een paar uur in slaap.
Is het gevaarlijk?
In de geneeskunde worden affectieve ademhalingsparoxysmen niet als gevaarlijk beschouwd. Meestal 'ontgroeien' hun kinderen en met de leeftijd gaan ARP's zonder behandeling over. Er zijn ook aanwijzingen dat dergelijke aanvallen indirect het risico op het ontwikkelen van epilepsie bij een kind kunnen beïnvloeden, maar wetenschappers hebben nog geen directe link gelegd. De enige statistieken die voor deze verklaring pleiten, is dat kinderen met epilepsie hadden episodes van ARP in het verleden 5 keer meer kans dan andere kinderen. Deze statistiek suggereert op geen enkele manier het tegenovergestelde, dat kinderen met ARP beginnen te lijden aan epilepsie.
Natuurlijk, op het moment van paroxysme, ervaren de hersenen van een kind gedurende 10-60 seconden zuurstofgebrek door gebrek aan ademhaling. Dit kan de toestand van het centrale zenuwstelsel nadelig beïnvloeden, in het bijzonder kan het kind problemen ervaren met aandacht, geheugen, denkprocessen, leren, maar dergelijke gevolgen worden alleen mogelijk als ademhalingsdepressie optreedt met een benijdenswaardige frequentie.
Wat te doen
Allereerst moeten ouders het kind aan de dokter laten zien. Dit is belangrijk om de gebruikelijke affectieve-respiratoire aanvallen van dezelfde epilepsie te onderscheiden, omdat de manifestaties erg op elkaar kunnen lijken. Het is gemakkelijk om te raden naar welke specialisten je moet gaan - een neuroloog en een kinderpsychiater.
Ouders zullen deze specialisten in detail moeten vertellen hoe de vangsten zich voordoen, hoe vaak ze terugkeren en welke oorzaken, naar de mening van de moeder of vader, worden veroorzaakt. Een neuroloog onderzoekt een kind voor de veiligheid van reflexen, gevoeligheid, coördinatie van bewegingen.
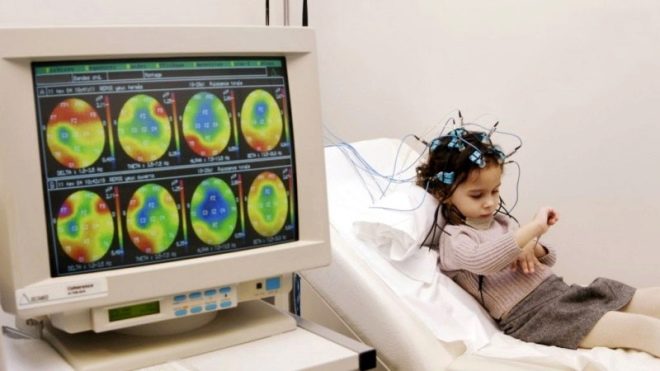
Om ARP niet te verwarren met epilepsie, wordt elektro-encefalografie aanbevolen. Meestal wordt bij affectief-respiratoir syndroom geen verhoogde elektrische activiteit van de hersenen waargenomen. Het kind maakt een ECG.
Allereerst wordt aanbevolen om een kinderpsycholoog of psychotherapeut te raadplegen, niet alleen voor de baby, maar ook voor het hele gezin. Individueel psychocorrectioneel werk zal helpen om familierelaties meer harmonieus te maken en het kind ook leren zijn sterke emoties met woorden uit te drukken.
Medicijnen kunnen worden voorgeschreven aan het kind - noötropica, kruiden sedativa, evenals essentiële aminozuren, bijvoorbeeld glycine, vitamines. Als de aanvallen gecompliceerd zijn en zich voordoen met ernstige convulsies, kan de arts kalmerende middelen aanbevelen, maar niet voor een systematische receptie, maar uitsluitend voor het stoppen met paroxysm.
Vermijd herhaalde aanvallen zullen de levensstijl van het kind helpen veranderen. Moet zich aan zo'n regime houden waarin de baby niet erg moe zal zijn, zijn dag moet worden gevuld met fysieke activiteit, voeding moet vol zijn.
Maar de spelletjes op de computer en het kijken naar tv worden niet aanbevolen, ze moeten worden beperkt tot maximaal 1-2 uur per dag.
Beroemde kinderarts Dr. Komarovsky beweert dat ouders kunnen aanvallen voorkomen en hun eerste symptomen tijdig opmerken. Totdat de spasmen begonnen, kunnen ouders het kind afleiden, zijn aandacht op iets anders richten.
Een kind verbieden sterke emoties te ervaren, is nutteloos, - Artsen geloven en bevestigen de beoordelingen van moeders. Daarom is het zinloos om te eisen dat het kind ophoudt te schreeuwen, brullen, bang te zijn of boos te worden. Maar op tijd om aandacht te schenken aan iets rondom het kind of hem vragen om iets mee te nemen - het is heel goed mogelijk.
Meer details over hoe te handelen als een kind een affectieve-respiratoire aanval heeft, zegt Dr Komarovsky in de volgende video.