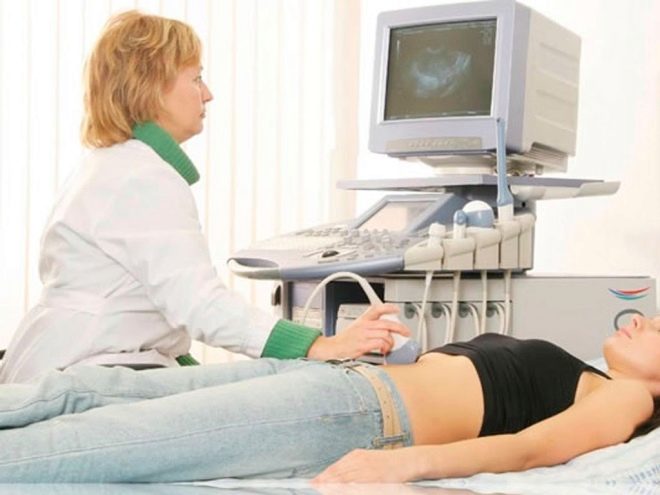
Wat is ICSI - intracytoplasmatische sperma-injectie, hoe verloopt de procedure?
Wanneer een echtpaar een baby lange tijd niet kan verwennen, maar medicijnen hen niet kunnen helpen met medicijnen en andere middelen, wordt bemesting in vitro aanbevolen. Bij IVF wordt het ei bevrucht buiten het vrouwelijk lichaam, in een reageerbuisje. Als het samensmelten van de geslachtscellen van een man en een vrouw niet plaatsvindt in de laboratoriumkom, dan is het te vroeg om te wanhopen, omdat een van de methodes voor kunstmatige inseminatie, ICSI, te hulp kan schieten. Dat deze en dergelijke procedure wordt uitgevoerd, zullen we in dit artikel vertellen.
definitie
De afkorting "ICSI" is afgeleid van het Engelse "ICSI" - intra-cytoplasmatische sperma-injectie, wat letterlijk "intracytoplasmatische injectie van sperma" betekent. ICSI is een moderne methode om verschillende vormen van onvruchtbaarheid te behandelen, waardoor duizenden paren met complexe vormen van reproductieve aandoeningen de vreugde van het moederschap en het vaderschap konden opdoen.
Deze methode moet niet worden verward met IVF als geheel of met kunstmatige inseminatie. Bij intra-uteriene inseminatie bevruchting vindt plaats in het vrouwelijk lichaam, waar het wordt geleverd door de natuur - in het ampullary deel van een van de eileiders. Het sperma wordt eenvoudigweg via een dunne katheter in de baarmoederholte geïnjecteerd, waardoor een groter aantal mannelijke geslachtscellen kan overleven en de eicel met succes kan bereiken. Met IVF wordt het ei bevrucht door sperma in een laboratorium Petrischaal. Tegelijkertijd "spuiten" spermacellen het oöcytmembraan op vrijwel dezelfde manier op als ze doen in natuurlijke omstandigheden met natuurlijke conceptie.
ICSI is vereist wanneer spermatozoën een ei niet kunnen bevruchten, zelfs niet in het embryologielaboratorium, met al zijn voedingssamenstellingen, door het ejaculaat vooraf te reinigen van onzuiverheden en zaadvloeistof. Dan maken de artsen een echt wonder, waarvoor ze veel ervaring en een zekere "sieraden" nodig hebben - ze injecteren de meest gezonde zaadcel met een dunne naald direct onder de eischaal, in zijn cytoplasmatische vloeistof. Eenmaal op de juiste plaats heeft sperma een betere kans op bevruchting.
Met natuurlijke conceptie, inseminatie of IVF in de petrischaal moet het sperma verschillende obstakels overwinnen: een stralende kroon, een glanzende eischaal en alleen de meest blijvende kunnen onder de schaal doordringen. Met ICSI kunt u het pad "inkorten".
Russische artsen noemen het vaak de ICSI-methode met de laatste klinker van de schok, en alleen St. Petersburg-artsen spreken de eerste "I" uit bij het uitspreken van de naam van de procedure.
Voor het eerst werd de methode in 1992 door Belgische artsen gebruikt. Vervolgens hielpen ze het koppel in het Centrum voor voortplanting in Brussel om een baby te krijgen die tevergeefs werd behandeld voor onvruchtbaarheid en zelfs 20 jaar lang verschillende IVF's deed.
In Rusland vond de methode iets later hun oorsprong, de belangrijkste bijdrage aan de ontwikkeling ervan werd geleverd door wetenschappers van NIIAP - Onderzoekinstituut voor Obstetrie en Pediatrie. De eerste pogingen om "met de hand" sperma aan het ei te leveren, werden eerder gemaakt, tijdens de Sovjettijd, toen de eerste twee succesvolle IVF's werden uitgevoerd in Moskou en Leningrad in 1986.In die tijd beschikte de geneeskunde echter niet over uiterst precieze apparatuur waarmee nauwkeurigheid op cellulair niveau kon worden bereikt.
Vandaag zijn er dergelijke kansen, de ICSI-procedure wordt als hightech beschouwd. Het wordt gehouden om medische redenen, die worden bepaald door de Orde van het Ministerie van Volksgezondheid, waarin de procedure wordt bepaald voor het verlenen van geassisteerde voortplantingszorg aan Russen.
U kunt ICSI zowel op eigen kosten als gratis maken - volgens een quotum van regionaal of federaal.
De procedure wordt uitgevoerd met het sperma van de man, evenals met het sperma van de donor, als er strikte medische indicaties zijn, of als de eigen wil van de vrouw, als zij alleen woont, geen permanente seksuele partner heeft. Meestal wordt ICSI aanbevolen voor IVF met het sperma van een man, omdat donorsperma zich onderscheidt door uitstekende "gezondheid", bevestigd en bewezen door laboratoriumtests. In sommige gevallen kan ICSI ook worden uitgevoerd met het biomateriaal van de donor, maar dit is relevant als de vrouw alleenstaand is en haar eicellen vanwege ouderdom of andere redenen te dichte omhulsels hebben die zelfs door gezonde spermatozoa niet kunnen worden aangeprikt.
getuigenis
Volgens statistieken is het aandeel van IVF met ICSI goed voor ongeveer 65% van alle extracorporale bemestingsprotocollen. Dit betekent dat er veel vraag naar intracytoplasmatische sperma-injectie is. De behoefte aan een hightech-procedure komt niet altijd voor. Het is geïndiceerd voor een slecht spermogram, dat niet kon worden geëlimineerd door een conservatieve of chirurgische behandeling. Hier zijn slechts enkele pathologische aandoeningen waarbij IVF + ICSI voor een paar wordt getoond:
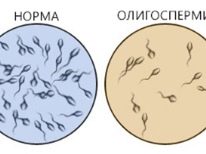
- Het totale aantal spermatozoa in het ejaculaat wordt teruggebracht tot een kritisch punt (oligozoöspermie), of ze zijn afwezig door retrograde ejaculatie, of ejaculatie komt helemaal niet voor.
- De mobiliteit van de mannelijke geslachtscellen is merkbaar verminderd (asthenozoospermie) - in het ejaculaat, immobiele en sedentaire spermatozoïden, evenals sperma met een onregelmatige bewegingsbaan, verminderde coördinatie.
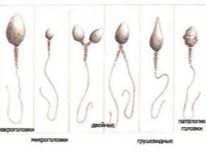
- Teratozoospermia is een aandoening waarbij mutaties van morfologisch gemodificeerde geslachtscellen domineren in het ejaculaat (twee hoofden voor één sperma, twee staarten of geen staart, verschillende modificaties van de mannelijke geslachtscelstructuren.
- De aanwezigheid van antisperma-antilichamen in sperma.
- Idiopathische onvruchtbaarheid, waarvan de oorzaken na grondig medisch onderzoek niet konden worden vastgesteld.
- Lage kwaliteit van oöcyten veroorzaakt door de natuurlijke veroudering van oöcyten (bij vrouwen ouder dan 40 jaar), of met andere oorzaken (hormonaal, aangeboren, effecten van externe negatieve effecten, enz.). Met enkele veranderingen worden de membranen van de eicel ondoordringbaar voor spermatozoa.
- Mislukte IVF-protocollen voor 2 of meer cycli, als de kwaliteit van de kiemcellen van een man en een vrouw als geheel voldoet aan de normen.
Opgemerkt moet worden dat ICSI het mogelijk maakt om ouders te worden, zelfs in de moeilijkste situaties, wanneer geen andere methoden en methoden zullen helpen. Zelfs als er geen ejaculatie optreedt, of als er geen enkele levende zaadcel in het sperma is, hebben artsen altijd de praktische mogelijkheid om chirurgische verzameling van geslachtscellen uit te voeren, bijvoorbeeld om een testiculaire biopsie uit te voeren.
Het zal genoeg zijn om slechts een paar normale cellen te krijgen (terwijl er tientallen miljoenen in het ejaculaat zijn!) Voor ICSI om succesvol te zijn.
Hoe is het gedaan?
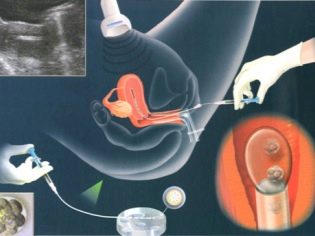
IKSI - verrassend "delicaat" werk. Het is absoluut onmogelijk om een kleine zaadcel in de cytoplasmatische ruimte van een eicel te injecteren met een normale injectienaald, de cellen zullen worden beschadigd en het embryo zal niet worden verkregen. Gebruik voor ICSI hydraulische of elektrische micromanipulators. Ze zijn zeer nauwkeurig. Het hele proces vindt plaats onder krachtige microscopen.
Om te kunnen "werken" met dergelijk fijn materiaal als menselijke cellen, zijn speciale gereedschappen nodig - micronaalden en micro-sukkels. Deze tools zijn gekoppeld aan de manipulators. En dan lijkt het werk van de embryoloog-arts op een fantastische film - hij maakt bewegingen met zijn eigen handen en de manipulator herhaalt zijn bewegingen via de joysticks, maar alleen op microscopische schaal.
Voor bemesting is het belangrijk dat het DNA-set van het sperma ongewijzigd blijft. Daarom is het in andere delen van het sperma eigenlijk niet nodig. In het eerste stadium selecteert de embryoloog het gezondste en morfologisch normale spermatozoön en legt het op het werkoppervlak onder microscopen. Verder onderbreekt de naald met micronaalden de spermastaart. De cel wordt stationair - het is gemakkelijker om ermee verder te werken.
In de staart met ICSI is er geen noodzaak, omdat de kooi niet hoeft te zwemmen, richten, bewegen. Het meest waardevolle DNA zit in de kop van het sperma.
Sperma dat zonder een staart is achtergelaten, trekt zich terug in de micropipetnaald. Microprice is vastgehouden ei. De zuignap bevindt zich aan de linkerkant, de micronaald met het sperma erin wordt tegenover geplaatst - aan de rechterkant. Na het doorprikken van de eicelschil wordt de inhoud van de pipet-micronaald in de cytoplasmatische vloeistof van het ei ingebracht.
De vraag of het ei lijdt aan een lekke band kan bevestigend worden beantwoord. Maar de kans op verwonding van de eicel, volgens beschikbare medische statistieken, is niet groter dan 1%. In andere gevallen, een nogal elastisch aan de aard van de eischaal snel aangescherpt op de prikplaats en binnen begint de belangrijkste processen van fusie van het genetische materiaal van de toekomstige moeder en de toekomstige vader.
De eicel wordt gereinigd en in een speciale voedingsoplossing geplaatst, waar het de komende dagen zal zijn. Embryologen zullen het embryo cultiveren als bevruchting plaatsvindt vóór het moment waarop wordt besloten het embryo naar de baarmoederholte van de vrouw over te brengen.
Stappen van de procedure stap voor stap
ICSI bestaat niet als een afzonderlijk programma, het maakt deel uit van het IVF-protocol. Daarom zijn de hoofdfasen van IVF + ICSI bijna hetzelfde als bij conventionele IVF, in het protocol is er geen noodzaak voor intracytoplasmatische injectie van spermatozoa. Als u IVF met ICSI wordt aanbevolen, verloopt de procedure in verschillende fasen.
opleiding
In de voorbereidingsfase, beide partners of vrouwen (indien de bevruchting gepland is om te worden uitgevoerd met donorsperma), moet een gedetailleerd medisch onderzoek worden uitgevoerd en moet een grote lijst van tests worden ingediend. De standaardlijst voor een vrouw omvat algemene urine- en bloedonderzoeken, bloedtesten op HIV, syfilis, infectieuze virale hepatitis B en C, voor TOORNECTEN-infecties, voor hormonen, voor antisperma-antilichamen.
Zorg ervoor dat u een gynaecologisch onderzoek ondergaat, waarbij de orde van het Russische Ministerie van Volksgezondheid echografie van de bekkenorganen en borstklieren omvat (voor vrouwen ouder dan 39 jaar - mammografie), colposcopie, hysteroscopie, bepaling van de doorgankelijkheid van de eileiders, en analyses van de vaginale uitstrijk op bacteriën, microflora en infecties.
De belangrijkste analyse voor mannen is spermogram. Het moet minstens twee maanden vóór IVF worden gedaan. Met een slecht spermogram wordt een behandeling getoond om de kwaliteit van kiemcellen te verbeteren, waarvoor vitamines en minerale preparaten worden gebruikt, evenals voedingssupplementen die het spermatogenese-proces verbeteren.
Naast het spermogram, waarop de voortplantingsarts zal vertrouwen bij het opstellen van een individueel IVF-protocol, moet een man thoraxfoto's, bloedonderzoeken ondergaan, zowel voor algemene als voor hiv, syfilis en seksueel overdraagbare aandoeningen, evenals een uitstrijkje van urethra.
Het verzamelen van alle noodzakelijke tests duurt meestal 2-3 maanden.Deze keer moet het paar verstandig worden gebruikt - stop met roken en stop met het nemen van alcoholische dranken, begin goed te eten, verrijk het dieet met vlees, vis, kwark en andere zuivel- en zuivelproducten, groenten en fruit. Het paar zou voor sporten moeten gaan, maar vermijden bovenmatige fysieke inspanning.
Het is niet nodig om het bad, de sauna, te bezoeken. Vooral dit verbod is van toepassing op mannen die aan de vooravond van het doneren van sperma voor IVF gedurende drie maanden, niet mogen worden blootgesteld aan enige warmte van het scrotum. Oververhitting van de daarin gelegen geslachtsklieren kan de ejaculaatindices op een cruciaal moment aanzienlijk verslechteren.
Protocol invoer en stimulatie
Met de analyses en de conclusie van de therapeut dat de vrouw is opgenomen in het IVF-protocol, moet u 14-15 dagen vóór de volgende menstruatie contact opnemen met de voortplantingsspecialist. Bij het eerste bezoek aan de kliniek tekent het echtpaar de noodzakelijke documenten en zal het worden geïnformeerd over het type protocol dat door de arts is gekozen. Als een lang protocol wordt gekozen, kan een vrouw vóór het begin van de menstruatie hormonale geneesmiddelen krijgen die de ovariële functie onderdrukken, een aandoening veroorzaken die lijkt op de menopauze. Na 2-3 weken krijgt de vrouw andere hormonen voorgeschreven die de snelle rijping van de follikels in de eierstokken stimuleren.
Met een kort protocol doen ze dat zonder eerst het werk van de vrouwelijke geslachtsklieren te onderdrukken. Maar het stadium van het nemen van hormonen na de menstruatie (op de 5-6e dag van de cyclus) is noodzakelijkerwijs aanwezig.
Gedurende de hele fase gaat een vrouw vaak naar de echografie en doneert bloed voor hormonen. Hierdoor kan de arts de groeisnelheid van de follikels beoordelen en de ontoereikende respons van de eierstokken op hormonale stimulatie voorkomen - deze kan onvoldoende of overmatig zijn. Met onvoldoende kun je niet het juiste aantal volwassen eicellen voor ICSI krijgen, en met een overmaat kun je het overstimulatiesyndroom ontwikkelen, wat op zich erg gevaarlijk is voor de gezondheid van vrouwen.
Zodra de follikels (minstens drie) een grootte van 16 tot 20 mm bereiken, wordt HCG aan de vrouw toegediend. Dit hormoon laat de eieren in de follikels 36-37 uur in een versnelde modus rijpen, waarna het mogelijk is om de eierstokken door te prikken.
Eieren en sperma krijgen
Sperma voor de ICSI-procedure wordt op de traditionele manier verkregen - door masturbatie. Als het voor een man toegestaan is om het materiaal thuis te nemen en het naar het laboratorium te brengen, niet later dan 40 minuten voordat de analyse wordt gemaakt, dan moet je het sperma voor IVF onmiddellijk in de kliniek nemen op de dag dat de bevruchting gepland is.
Op deze dag komt het paar samen naar de kliniek - de man gaat naar een aparte kamer om het ejaculaat op te halen, dat onmiddellijk wordt afgeleverd bij het laboratorium. Als masturbatie niet helpt (de man heeft geen erectie, het onderste deel van het lichaam is verlamd, er is geen ejaculaat, of er vindt retrograde ejaculatie plaats), de procedure voor het verzamelen van geslachtscellen wordt uitgevoerd onder anesthesie door middel van testiculaire biopsie of sperma-extractie van epididymis.
Als de procedure wordt uitgevoerd met donorsperma, wordt deze uit een cryobank geleverd, langzaam van tevoren ontdooid en wordt een onderzoek naar de indicatoren van spermatozoa na cryopreservatie uitgevoerd.
In het laboratorium ondergaat het biologische materiaal van een man primaire reiniging, afgifte uit zaadvloeistof. Van de resterende geconcentreerde zaadcellen worden alleen de beste cellen geïsoleerd door microscopisch onderzoek, ze worden in een voedingsmedium geplaatst.
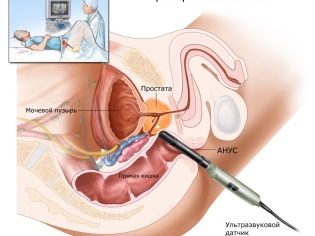
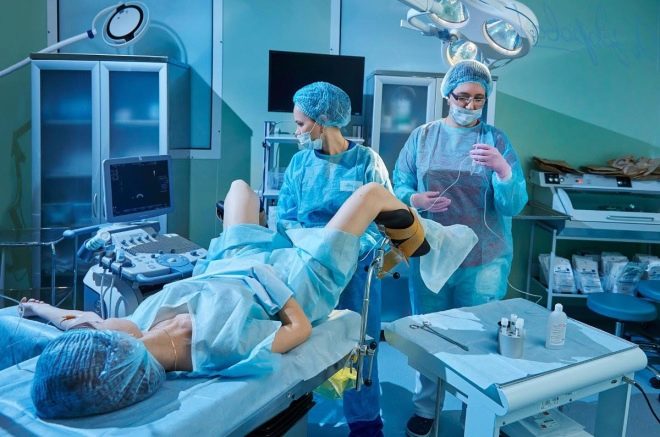
Een vrouw krijgt een punctie van de eierstokken om eieren te krijgen. De procedure wordt uitgevoerd onder algemene anesthesie, die intraveneus wordt toegediend. Met behulp van een lange, dunne naald maakt een echogeleide aspiratiemethode een punctie door de vagina, trekt de naald terug naar de rijpe follikels en zuigt er vloeistof uit samen met de eicellen.
De patiënt blijft nog een paar uur in de kliniek om uit de anesthesie te komen. Artsen observeren haar toestand.Vanaf de dag van de punctie krijgt ze progesteron-medicijnen voorgeschreven die het endometrium helpen voorbereiden op de implantatie van embryo's.
De resulterende eieren worden naar hetzelfde embryologielaboratorium gestuurd. Ze worden bevrijd van folliculaire vloeistof, gewassen, geteld en de kwaliteit van het materiaal wordt geëvalueerd. De beste en meest leefbare eieren zijn toegestaan voor bemesting.
Bemesting en overdracht
Nadat de arts, met behulp van een micromanipulator, de geselecteerde zaadcellen in de eieren overbrengt, begint de observatieperiode. Als alles goed is gegaan, na ongeveer 16 uur, worden de eerste veranderingen op microscopisch niveau geregistreerd en na een dag kan de embryoloog precies aangeven hoeveel embryo's er zijn verkregen.
De teelt van embryo's duurt 2 tot 6 dagen - afhankelijk van het protocol en individuele aanbevelingen. Vervolgens wordt besloten om het embryo over te brengen naar de baarmoeder van de vrouw. Deze procedure is snel, het geeft de patiënt geen ongemak. Een dunne katheter in de baarmoederholte zal een kleine hoeveelheid voedingsmedium met een vooraf bepaald aantal embryo's worden gegoten.
Aan de ene kant verhoogt een groter aantal embryo's de kans op zwangerschap, maar aan de andere kant creëert het risico's van meerlingzwangerschappen, en niet elk paar is het eens met drietallen of tweelingen. Bio-ethiek beveelt artsen aan het optimale aantal embryo's te kiezen en hun patiënten te overtuigen het niet te overschrijden - in Rusland zijn er 2-3 embryo's.
De resectie (verwijdering van "extra" embryo's na implantatie) creëert morele problemen voor veel paren, en de meeste wereldreligies beschouwen het als een abortus.
Na de overdracht wordt aanbevolen om de motoriek te beperken. Een vrouw krijgt ziekteverlof en kan met een gerust geweten enkele dagen in bed doorbrengen.
De wachttijd duurt 14 dagen na de overdracht, daarna kan de vrouw een bloedtest doen voor hCG om uit te zoeken of de zwangerschap is opgetreden. Een week later kunt u de eerste echografie uitvoeren om de toestand van de baarmoeder, eierstokken en embryo's te bevestigen en te beoordelen.
effectiviteit
De effectiviteit van in-vitrofertilisatie met ICSI in het protocol verhoogt de kans op zwangerschap. Als conventioneel IVF tijdens de zwangerschap slechts in 35-45% van de gevallen eindigt, is het slagingspercentage na intracytoplasmatische spermainjectie iets hoger - op het niveau van 50-55%.
Embryo's na ICSI ontwikkelen zich beter, omdat het sperma voor bemesting zonder overdrijving selectief wordt gebruikt. Bij 85% van de geslaagde zwangerschappen draagt een vrouw een perfect gezond kind. Helaas, het percentage mislukte voltooiing van de zwangerschap en complicaties tijdens de zwangerschap na ICSI verschilt niet van dezelfde indicator na gebruikelijke IVF - 20% van de zwangere vrouwen verliezen hun baby's in de vroege stadia om verschillende redenen - miskraam, onontwikkelde zwangerschap, buitenbaarmoederlijke zwangerschap.
Toekomstige ouders zouden dat moeten weten ICSI garandeert niet de volledige afwezigheid van aangeboren afwijkingen bij de foetus, omdat er, in tegenstelling tot natuurlijke bevruchting, die enkele uren na de ovulatie plaatsvindt, bij ICSI, geen natuurlijke selectie is.
Met de natuurlijke conceptie worden de spermatozoa "afgeschermd" in elke fase van de passage van het voortplantingsstelsel, wanneer ze proberen door het membraan van de eieren te breken. Tijdens ICSI bestaat er geen selectie en daarom bestaat de kans op het krijgen van een baby met pathologieën nog steeds.
Veel artsen en wetenschappers zijn ervan overtuigd dat een kind dat is verwekt door ICSI, eerder de ziekten van de ouders zal erven, waardoor ze geen baby konden krijgen. Als de natuur niet heeft voorzien dat een echtpaar zich vermenigvuldigt, beschermt het de mensheid tegen de geboorte van zieke mensen. De methode zelf heeft er niets mee te maken. Dit is slechts een poging van mensen om de natuur te "misleiden", om haar beslissing te veranderen.
Dat is de reden waarom een paar vóór ICSI, is het raadzaam om een geneticus te bezoeken, om tests voor compatibiliteit en karyotypering te maken.
Als de arts gegevens heeft over erfelijke ziekten, zal hij ook preimplantatiediagnostiek aanbevelen na de embryoteelt - om "screeningen" van embryo's te maken die de kwaal hebben geërfd en alleen gezonde embryo's in de baarmoeder kunnen worden geplant.
Voors en tegens
Voorbereiding voor IVF met ICSI is identiek aan de gebruikelijke voorbereiding op in-vitrofertilisatie, het paar hoeft niets bijzonders te doen, en dit is het eerste pluspunt. Het onbetwiste voordeel van de methode kan worden beschouwd als een verhoogde kans op een succesvolle zwangerschap. Maar een minpuntje is immers dat de kans op iets meer dan 50-55% het paar niet garandeert dat zij toekomstige ouders kunnen worden in het huidige protocol.
De voordelen omvatten geavanceerde functies die de methode-paren opleveren. Dit zijn de leeftijd van vrouwen (meer dan 40 en zelfs 45 jaar oud indien nodig), het vermogen om in vitro bevruchting met HIV uit te voeren bij een man zonder het risico op infectie voor een ongeboren kind en een aantal andere situaties waarvan het moeilijk is om een redelijke uitweg te vinden met andere methoden.
Het voor de hand liggende nadeel is de kosten van de procedure, deze is erg hoog. Als u de eerste keer niet zwanger kunt worden, wordt het geld van het paar niet terugbetaald en moet het volgende protocol opnieuw worden betaald tegen volledige kosten.
Bovendien kan deze methode soms helemaal niet worden gebruikt - een aantal somatische en mentale aandoeningen, tumoren, ontstekingsziekten en ontwikkelingsstoornissen of posttraumatische veranderingen in het gebied van de baarmoeder en de eierstokken zijn gecontra-indiceerd. Contra-indicaties van de man bestaat niet.
prijs
ICSI in het protocol leidt tot een onvermijdelijke en nogal merkbare stijging van de kosten van IVF. De kosten zijn van invloed op de geselecteerde regio, een bepaalde medische instelling. Gemiddeld stijgen de kosten als gevolg van de noodzaak om sperma in de cytoplasmatische vloeistof van de eicel te injecteren met 50-125 duizend roebels.
Als we bedenken dat de gemiddelde prijs van IVF in Rusland in 2018 140 tot 250 duizend roebel is, is het eenvoudig om de minimum- en maximumkosten van dezelfde procedure te berekenen, maar met ICSI - 190-370 duizend roebel.
Geloof niet de verleidelijke promotieaanbiedingen van klinieken, die op internet de prijzen voor ICSI en IMSI (selectie van het beste sperma) aangeven binnen 15 duizend roebel. Dit is duidelijk een advertentiebeweging, omdat in dit geval de onvolledige kosten worden aangegeven. Na het toevoegen van de kosten van geneesmiddelen, reagentia en voedingsmedia, zal het bedrag van de punctiebetaling stijgen tot de gemiddelde Russische waarden.
De prijs is hoog, er is geen garantie voor succes - dit is wat veel stellen ervan weerhoudt om met deze methode een baby te verwekken. Er is goed nieuws voor hen - nu is ICSI opgenomen in het programma van staatssteun voor IVF. Voor de procedure kunt u een federaal of regionaal quotum krijgen en dit kosteloos maken volgens het OMS-beleid. Toegegeven, het bedrag van het quotum is 141 duizend roebel in 2018. Het dekt mogelijk niet de volledige kosten van het protocol. In dit geval zal het verschil extra moeten betalen.
beoordelingen
Positieve feedback op ICSI bij de meerderheid van de vrouwen die ervoor kiezen om hun eigen ervaringen met anderen in de thematische fora te delen, heeft de overhand. Velen, zelfs na meerdere niet-succesvolle IVF-pogingen, slaagden erin om de baby's vanaf de eerste keer na het protocol met bevruchting zwanger te maken met behulp van de ICSI-methode.
Men kan echter niet voorbijgaan aan andere beoordelingen waarin vrouwen hun twee, drie of meer niet-succesvolle ICSI-pogingen beschrijven. Er zijn zelfs enkele beoordelingen van foetale pathologieën geïdentificeerd als een resultaat van screening tijdens de zwangerschap, die vrouwen de neiging hebben om "af te schrijven" op de ICSI-methode, omdat de kwaliteit van de zaadcellen, zelfs de beste keuzes die de embryoloog heeft, veel te wensen overlaat.
Vrouwen die geen ernstige hormonale stress willen ervaren, vooral na verschillende niet-geslaagde gestimuleerde IVF-protocollen, zijn het vaak eens met ICSI in de natuurlijke cyclus.De kans op succes zonder het gebruik van hormonen is verschillende keren lager, omdat je maar 1 ei kunt krijgen (in het zeldzaamste geval twee). En het garandeert niet dat beide geschikt zullen zijn voor de procedure, zullen worden bevrucht en worden overgebracht naar de baarmoeder.
Meestal, vrouwen die geluk hebben en een zwangerschap na ICSI hebben, beweren dat ze twee embryo's kregen - één werd bevrucht in een petrischaal met behulp van de gebruikelijke IVF-methode, en de tweede werd bevrucht door ICSI om de kansen op een succesvol begin van de langverwachte zwangerschap te vergroten.
Als artsen ICSI aanbevelen, moeten ervaren vrouwen zorgvuldig een kliniek en een specifieke arts kiezen. Zorg ervoor dat u alle beschikbare informatie over de specialist leest, met beoordelingen van zijn patiënten.
Als je persoonlijk contact met hen kunt opnemen, doe dat dan en chat. Dit zal helpen om je mentaal beter voor te bereiden op de komende procedure en met de juiste houding om naar de dokter te gaan voor je toekomstige geluk.
Hoe de ICSI-procedure verloopt, zie de volgende video.